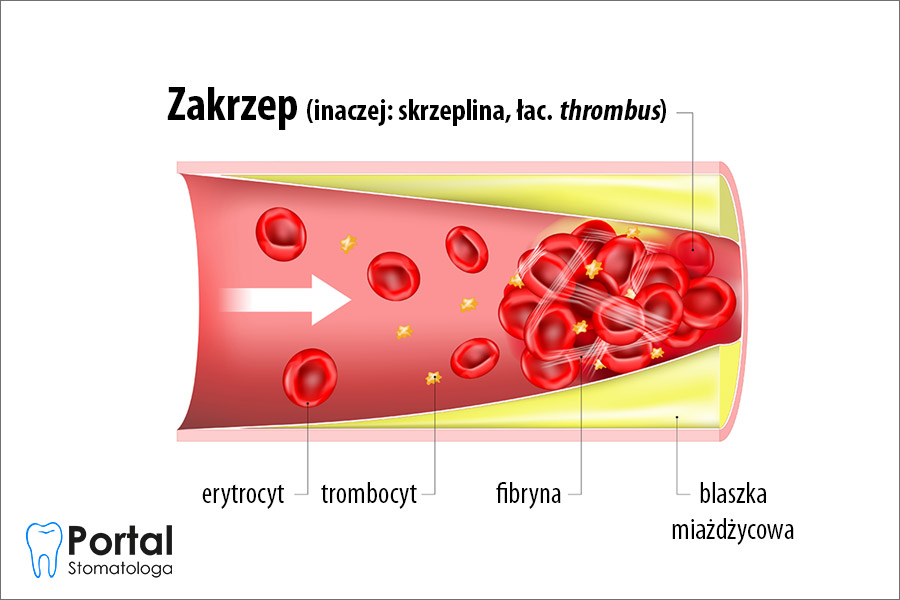
Zakrzep (inaczej: skrzeplina, łac. thrombus) to czop tworzący się w świetle naczyń krwionośnych, utrudniający lub wręcz uniemożliwiający prawidłowy przepływ krwi przez łożysko danego naczynia. To bardzo częsty problem w medycynie kardiologicznej i angiologicznej, pojawiający się szczególnie przy niewydolności żylnej oraz chorobach zakrzepowo-zatorowych.
Co to jest zakrzep?
Mianem zakrzepu określać można grudkę skrzepniętej, nagromadzonej miejscowo krwi, tworzącej się wskutek oblepiania trombocytów (płytek krwi) innymi trombocytami. W efekcie powstaje czop, który blokuje prawidłowy przepływ krwi, a jeśli się oderwie, może dotrzeć aż do mięśnia sercowego, stanowiąc bezpośrednie zagrożenie zdrowia i życia. W medycynie wyróżnia się wiele rodzajów zakrzepów, a podstawowymi są:
- skrzeplina warstwowa – tworzy się wskutek zlepiania i osadzania się trombocytów;
- skrzeplina zamykająca – blokuje całkowicie światło naczynia;
- skrzeplina przyścienna – osadza się przy ścianach naczynia, jednak nie blokuje całkowicie jego światła;
- skrzeplina szklista – pojawia się wyłącznie w naczyniach włosowatych;
- skrzeplina kulista – spotkać ją można jedynie w jamach mięśnia sercowego;
- skrzeplina pierwotna – pierwszy zakrzep utworzony w mechanizmie aglutynacji;
- skrzeplina przedłużona – rozbudowany zakrzep utworzony na bazie skrzepliny pierwotnej w mechanizmie koagulacji.
Tak naprawdę w praktyce ten podział stosowany jest jednak raczej rzadko, a mówiąc o zakrzepach, ma się na myśli najczęściej skrzepliny warstwowe. Biorąc pod uwagę skład zakrzepu, wyróżnia się:
- zakrzep czerwony – zbudowany przede wszystkim z krwinek czerwonych i włóknika;
- zakrzep biały – zbudowany z płytek krwi, białych krwinek i włóknika.
Przyczyny zakrzepów
Na powstawanie zakrzepów w świetle naczyń krwionośnych wpływa wiele czynników, jednak najczęściej wyszczególnia się tak zwaną triadę Virchowa. Obejmuje ona zmiany anatomiczne w obrębie ścian naczyń krwionośnych, zaburzenia w warstwowym przepływie krwi oraz zmiany biochemiczne w składzie krwi. Do powstania zakrzepu najczęściej przyczynia się gęsta krew, która może wynikać na przykład z:
- chorób nowotworowych;
- ciąży i chorób związanych z gospodarką hormonalną;
- żylnej choroby zakrzepowo-zatorowej, w skład której wchodzi zatorowość płucna oraz zakrzepica żył głębokich;
- niewydolność żylna;
- otyłość, zaburzenia lipidowe, zaburzenia metaboliczne;
- wrodzone zaburzenia agregacji trombocytów;
- przyjmowanie niektórych leków, na przykład antykoncepcji hormonalnej.
I wiele innych. Tendencję do zakrzepów obserwuje się również w przypadku osób palących papierosy, prowadzących siedzący tryb życia oraz stosujących nieodpowiednią dietę. Poważnym czynnikiem ryzyka jest odwodnienie i niski poziom dziennej podaży płynów. Woda jest niezbędna, aby krew pozostawała rzadka i mogła płynnie przemieszczać się przez łożyska naczyń. Właśnie dlatego przed pobieraniem krwi lub po operacjach rekomenduje się wypicie wody. Do zmiany w składzie krwi może doprowadzić też nadpłytkowość, z kolei zwolnienie przepływu krwi przez naczynie krwionośne bardzo często ma miejsce wskutek długotrwałego unieruchomienia. Ryzyko zakrzepów jest więc zwiększone u pacjentów z porażeniem czterokończynowym czy dystrofiami oraz przykutych do wózka inwalidzkiego. Uszkodzenie ścian naczyń krwionośnych, jako pierwszy czynnik triady Virchowa, ma miejsce podczas urazów mechanicznych zewnętrznych lub wewnętrznych.
Konsekwencje zakrzepów
Obecność zakrzepów w naczyniach krwionośnych bardzo często przebiega bezobjawowo, dlatego problem diagnozowany jest dość późno, gdy dojdzie już do groźnych powikłań. Znacznie większe szanse na wykrycie patologii mają osoby systematycznie się badające (morfologię krwi rekomenduje się wykonywać co roku). Najpoważniejszymi konsekwencjami zakrzepów są zator tętnicy płucnej, zawał serca i w konsekwencji śmierć. Dochodzi do tego w momencie, gdy skrzeplina urwie się w całości lub oderwie się wyłącznie jej fragment. Następnie wraz z krwią żylną kieruje się w stronę serca i blokuje najważniejsze naczynia odpowiedzialne za dostarczanie krwi do mięśnia sercowego lub płuc. Wówczas pacjent może odczuwać duszności, kołatanie serca, promieniujący ból, czemu towarzyszy zasinienie powłok skórnych wskutek niedotlenienia organizmu.
Zakrzep – leczenie
Choroby przebiegające z tendencją do zakrzepów najczęściej leczy się za pomocą leków przeciwzakrzepowych. Są one dostępne zarówno na receptę, jak i bez recepty, jednak ze względu na ich charakter i mechanizm działania nie należy samodzielnie decydować się na ich przyjmowanie czy zmianę dawki. Wszystko powinno odbywać się pod okiem lekarza hematologa, angiologa lub kardiologa. Uzupełnieniem leczenia farmakologicznego jest modyfikacja stylu życia, zwłaszcza dbanie o odpowiedni poziom lipidów i cholesterolu przez zdrową dietę, systematyczna aktywność fizyczna oraz wysoki poziom nawodnienia organizmu (osobom z tendencją do zakrzepów zaleca się picie przynajmniej dwóch litrów wody dziennie). Przy chorobach zakrzepowo-zatorowych i niewydolności żylnej ważne jest stosowanie suplementów diety i leków wzmacniających ściany naczyń krwionośnych i uelastyczniających je. Doraźnie stosować można maści (na przykład z kasztana i rutyny).
Polecane produkty:

|
Spirulina 100% naturalna
Spirulina to naturalna alga, która uzupełnia niedobory witamin i minerałów. Jej zadaniem jest wzmocnienie organizmu i w naturalny sposób wspomaganie procesu jego oczyszczenia. Zobacz więcej... |
Bibliografia
- Szczeklik A., Choroby wewnętrzne, Wydawnictwo Medycyna Praktyczna, Kraków 2006.
- Silverthorn D., Fizjologia, Wydawnictwo Lekarskie PZWL, Warszawa 2018.